Naše služby
Rychlý kontakt
Potřebujete se na něco zeptat?
Zavolejte nám a my vám poradíme
Co se zde dozvíte
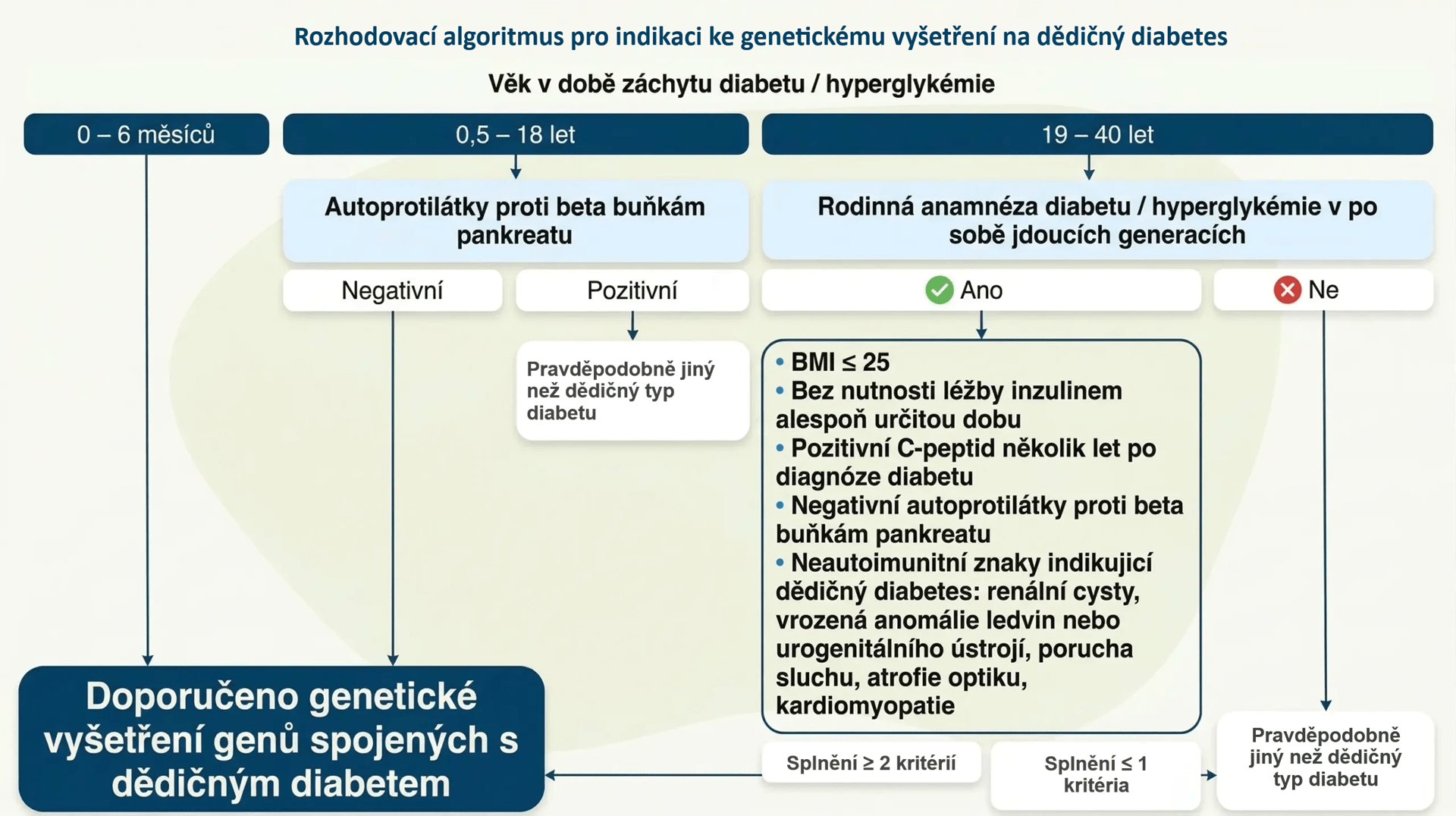
Klinická kritéria pro genetické vyšetření dědičného diabetu
Vzhledem k nízkému zastoupení dědičného diabetu v rámci všech známých typů diabetu a náročnosti genetického vyšetření není možné všechny osoby s diabetem geneticky testovat. Proto jsou stanovena klinická kritéria pro genetické vyšetření osob s očekáváným dědičným diabetem.
V současné době se mezinárodně uznávaná klinická kritéria pro genetické vyšetření dědičného diabetu dělí v závislosti na věku v době záchytu diabetu nebo vyšší glykémie.
Při záchytu diabetu nebo opakované vyšší glykémie na lačno v dětství (do 18 let) jsou jediným indikačním kritériem pro genetické vyšetření na dědičný diabetes normální (negativní) hladiny protilátek proti beta buňkám slinivky břišní (ICA, GAD, IA-2 a ZnT8), přičemž nemusí být vyšetřeny všechny. Pokud byl diabetes detekován u dětí do 6 měsíců věku, je genetické vyšetření dědičného diabetu indikováno vždy.
Při záchytu diabetu nebo opakované vyšší glykémie na lačno v dospělosti do 35–40 let s výskytem diabetu nebo opakované vyšší glykémie na lačno v několika po sobě jdoucích generacích má být splněna minimálně dvě z dalších indikačních kritérií:
- Hmotnost, respektive BMI v normálním rozmezí
- Normální hladiny protilátek proti beta buňkám slinivky břišní (ICA, GAD, IA-2 a ZnT8 – nemusí být vyšetřeny všechny)
- Zachovalá produkce inzulinu 3–5 let po diagnóze diabetu na základě vyšetření C-peptidu
- Pro zachování dobré kompenzace diabetu nebyla nutná léčba inzulinem alespoň po nějakou dobu
- Přítomnost jiných, neautoimunitních onemocnění: např. cysty nebo anomálie ledvin a urogenitálního traktu, hypomagnezémie, poškození sluchu, kardiomyopatie, atrofie optiku
Klinická a léčebná doporučení
GCK-MODY
Doporučení k léčbě hyperglykémie
Farmakologická léčba snižující hladinu glykémie ve většině případů (mimo období těhotenství) není doporučována, protože má jen velmi malý vliv na hladinu glukózy v krvi i hodnoty glykovaného hemoglobinu. Dále neexistují studie podporující jakékoli dietní doporučení specifická pro GCK-MODY.
Vhodnější se zdá doporučení obecně zdravé výživy a prevence obezity, zejména jako prevence rozvoje diabetu 2. typu. V případě manifestace diabetu 2. typu s typickými projevy, jako je inzulinová rezistence a dyslipidémie se zvýšenou hladinou triglyceridů, by se přístup k léčbě měl řídit dle doporučení pro osoby s diabetem 2. typu s přihlédnutím k tomu, že cílové hodnoty glykémie nalačno budou odpovídat typickým hodnotám pro GCK-MODY.
Doporučení ke klinickému přístupu
Osoby s GCK-MODY jsou většinou sledovány v diabetologické poradně s cca roční kontrolou glykémie, glykovaného hemoglobinu, hladiny lipidů a BMI.
Metabolické známky rozvoje diabetu 2. typu u osob s GCK-MODY jsou:
- glykémie nalačno ≥ 8 mmol/l,
- glykovaný hemoglobin ≥ 56 mmol/mol,
- dyslipidémie a zvýšená hladina triglyceridů,
- obezita.
Protože GCK-MODY je dědičné onemocnění s 50% rizikem přenosu kauzální varianty do další generace, doporučuje se odeslání rodiny ke klinickému genetikovi, pokud tato konzultace již nebyla provedena.
Doporučení pro (plánované) těhotenství
Přibližně 40 % osob s GCK-MODY splňuje klinická kritéria pro diabetes, většina ostatních má porušenou glukózovou toleranci. Prenatální testování plodu na variantu v genu GCK s sebou nese riziko a nedoporučuje se, pokud se neprovádí odběr buněk plodu z jiného důvodu.
Rovněž u těhotných žen s GCK-MODY je nepravděpodobné, že by léčba inzulinem snížila hodnoty glukózy v krvi, pokud není použita v plné náhradní dávce. Tudíž prekoncepční léčba inzulinem by pravděpodobně nevedla k významnému zlepšení hladin glykémie, a proto se obecně v péči o těhotné s GCK-MODY neprovádí.
Postup při léčbě během těhotenství a porodu:
- Rozhodnutí o léčbě těhotné ženy s gestačním diabetem způsobeným GCK-MODY by mělo být vždy učiněno na základě pečlivého sledování růstu plodu.
- U těhotných s GCK-MODY by se měl aplikovat inzulin především tehdy, když dle ultrazvukového vyšetření hrozí makrosomie plodu.
- Pokud je inzulin aplikován, doporučují se plné dávky ke korekci glykémie (minimálně 0,6–1 IU/kg).
- Kontinuální infuze intravenózního inzulinu u matek s variantou v genu GCK během porodu není nutná.
- Subkutánní léčba inzulinem může být po zahájení porodu přerušena a po porodu je možné inzulin ihned bez náhrady vysadit.
- Po porodu by měla být změřena hladina glukózy v krvi dítěte.
Po porodu se doporučuje u žen se změnou v genu GCK pokračovat v přibližně ročních kontrolách jako u ostatních osob s GCK-MODY.
Odborná literatura
• Naylor RN, Patel KA, Kettunen JLT, et al. Precision treatment of beta-cell monogenic diabetes: a systematic review. Communications medicine. 2024;4(1):145. doi:10.1038/s43856-024-00556-1
• Stride A, Shields B, Gill-Carey O, et al. Cross-sectional and longitudinal studies suggest pharmacological treatment used in patients with glucokinase mutations does not alter glycaemia. Diabetologia. 2014;57(1):54-6. doi:10.1007/s00125-013-3075-x
• Stride A, Vaxillaire M, Tuomi T, et al. The genetic abnormality in the beta cell determines the response to an oral glucose load. Diabetologia. 2002;45(3):427-35. doi:10.1007/s00125-001-0770-9
• Spyer G, Macleod KM, Shepherd M, Ellard S, Hattersley AT. Pregnancy outcome in patients with raised blood glucose due to a heterozygous glucokinase gene mutation. Diabetic medicine : a journal of the British Diabetic Association. 2009;26(1):14-8. doi:10.1111/j.1464-5491.2008.02622.x
HNF1A-MODY
Doporučení k léčbě diabetu
U osob s HNF1A-MODY může být v počátcích rozvoje hyperglykémie dostačující dietní opatření s regulovaným příjmem cukrů.
V případě progredující hyperglykémie a nutnosti zahájení farmakologické léčby (nebo u osob, kterým byl HNF1A-MODY diagnostikován v období již probíhající farmakologické léčby včetně podávání inzulinu) jsou na základě mezinárodních doporučení lékem první volby perorální antidiabetika ze skupiny derivátů sulfonylurey (např. gliklazid, glimepirid, glipizid). Deriváty sulfonylurey mají schopnost obejít v beta-buňce pankreatu blok v mechanismu spouštění sekrece inzulinu způsobený špatným fungováním proteinu HNF1A.
Alternativní postupy a léčiva:
- V případě výskytu hypoglykémií při léčbě sulfonylureou je doporučováno snížení dávky nebo nasazení jiných antidiabetik stimulujících sekreci inzulinu, jako jsou glinidy (repaglinid).
- Dalšími léčebnými alternativami jsou agonisté receptoru pro glukagonu podobný peptid-1 (např. liraglutid, dulaglutid, semaglutid atd.) nebo inhibitory dipeptidyl peptidázy 4 (sitagliptin, vildagliptin, saxagliptin a linagliptin).
Čím dříve po stanovení diagnózy diabetu u osob s HNF1A-MODY je zahájena léčba pomocí tablet derivátů sulfonylurey nebo podobných preparátů, tím lepší terapeutický efekt je pozorován ve srovnání s podáváním inzulinu.
Příklad dávkování (gliklazid):
- Léčba by měla být zahájena v průměrné dávce 40 mg.
- Pro štíhlé adolescenty může být počáteční dávka 20 mg.
- Pro pacienty, kteří mají diabetes déle než 20 let, může být počáteční dávka 80 mg.
- Pacienti s HNF1A-MODY, kteří úspěšně přešli z inzulinu, jsou zpravidla léčeni dávkami gliklazidu v rozmezí 20 mg až 320 mg.
Vzhledem k vyššímu riziku ischemické choroby srdeční u osob s HNF1A-MODY se doporučuje včasná léčba (přibližně od 40 let) léky snižujícími hladinu cholesterolu.
Doporučení ke klinickému přístupu
Po převedení pacientů na léčbu perorálními antidiabetiky podporujícími sekreci inzulinu se doporučují opakovaná měření hladiny HbA1c v tříměsíčních intervalech. U pacientů s HNF1A-MODY je pravděpodobná glykosurie, protože mají nízký renální práh. Po ustálení léčby a jejího dávkování je možné intervaly kontrol prodloužit.
Návrat k léčbě inzulinem:
Pokud změna léčebného přístupu nevede k dostatečné kontrole hladiny glukózy v krvi se zhoršením HbA1c oproti poslední zaznamenané hodnotě při léčbě inzulinem, nebo dochází k výskytu hyperglykemických příznaků, měli by pacienti znovu začít užívat inzulin. Lze zvážit i použití dlouhodobě působícího inzulinu v kombinaci s derivátem sulfonylurey.
Protože HNF1A-MODY je dědičné onemocnění s 50% rizikem přenosu kauzální varianty do další generace, doporučuje se odeslání rodiny ke klinickému genetikovi, pokud tato konzultace již nebyla provedena.
Doporučení pro (plánované) těhotenství
Při léčbě gestačního diabetu je zejména ve Velké Británii z derivátů sulfonylurey doporučováno užití pouze glibenclamidu. Nové studie ale ukazují, že prochází placentou a stimuluje sekreci inzulinu u plodu, čímž zvyšuje riziko makrosomie a novorozenecké hypoglykémie. V České republice je jeho dostupnost omezená a reálně se v těhotenství nepoužívá.
Postup při plánování těhotenství a porodu:
- Ženy s HNF1A-MODY, které mají dobrou kompenzaci diabetu a užívají deriváty sulfonylurey, mají být před početím převedeny na inzulin (s rizikem krátkodobého zhoršení glykemické kontroly).
- Přibližně od 28. týdne těhotenství je doporučována častá a pravidelná kontrola růstu plodu.
- Doporučuje se zvážit včasnou indukci porodu (mezi 37. a 39. týdnem těhotenství).
- Ve výjimečných případech může být u dítěte přítomná přechodná novorozenecká hypoglykémie.
Po porodu je možné obnovení léčby diabetu některým z derivátů sulfonylurey nebo jiným preferovaným antidiabetikem stimulujícím sekreci inzulinu.
Odborná literatura
• Naylor RN, Patel KA, Kettunen JLT, et al. Precision treatment of beta-cell monogenic diabetes: a systematic review. Communications medicine. 2024;4(1):145. doi:10.1038/s43856-024-00556-1
• Steele AM, Shields BM, Shepherd M, Ellard S, Hattersley AT, Pearson ER. Increased all-cause and cardiovascular mortality in monogenic diabetes as a result of mutations in the HNF1A gene. Diabetic medicine: a journal of the British Diabetic Association. 2010;27(2):157-61. doi:10.1111/j.1464-5491.2009.02913.x
• Pearson ER, Liddell WG, Shepherd M, Corrall RJ, Hattersley AT. Sensitivity to sulphonylureas in patients with hepatocyte nuclear factor-1alpha gene mutations: evidence for pharmacogenetics in diabetes. Diabetic medicine : a journal of the British Diabetic Association. 2000;17(7):543-5. doi:10.1046/j.1464-5491.2000.00305.x
• Shepherd MH, Shields BM, Hudson M, et al. A UK nationwide prospective study of treatment change in MODY: genetic subtype and clinical characteristics predict optimal glycaemic control after discontinuing insulin and metformin. Diabetologia. 2018;61(12):2520-2527. doi:10.1007/s00125-018-4728-6
HNF4A-MODY
Doporučení k léčbě diabetu
Přestože zatím chybí větší studie zaměřující se na léčbu osob s HNF4A-MODY, kombinované kohorty s osobami s HNF1A-MODY indikují, že i osoby s HNF4A-MODY velmi dobře odpovídají na léčbu perorálními antidiabetiky typu derivátů sulfonylurey, případně dalších léků stimulujících sekreci inzulinu.
Doporučení k léčbě HNF4A-MODY se víceméně shoduje s doporučeními pro HNF1A-MODY (Pro lékaře – klinická a léčebná doporučení - HNF1A-MODY).
Doporučení ke klinickému přístupu
I doporučení ke klinickému přístupu k osobám s prokázaným HNF4A-MODY se v zásadě shoduje s doporučeními pro HNF1A-MODY (Pro lékaře – klinická a léčebná doporučení - HNF1A-MODY), zejména pokud jde o převod z inzulinu na deriváty sulfonylurey. Výjimkou je, že u HNF4A-MODY nebyl popsán snížený renální práh.
Protože HNF4A-MODY je dědičné onemocnění s 50% rizikem přenosu kauzální varianty do další generace, doporučuje se odeslání rodiny ke klinickému genetikovi, pokud tato konzultace již nebyla provedena.
Doporučení pro (plánované) těhotenství
Geneticky potvrzená diagnóza HNF4A-MODY u kteréhokoli budoucího rodiče může významně ovlivnit těhotenství. Riziko, že plod zdědí patogenní variantu v genu HNF4A, je 50 %. V důsledku poškození genu může docházet k jeho odlišným účinkům na sekreci inzulinu v různých věkových kategoriích.
Rizika pro plod a novorozence:
- Osoby, které jsou nositeli patogenní varianty v genu HNF4A, produkují nadměrné množství inzulinu v děloze a během prvních měsíců života.
- Zvýšená sekrece inzulinu u plodu vede k přibývání na váze v děloze (o přibližně 800 g v porovnání se zdravými plody) a po porodu může dojít k novorozenecké hypoglykémii.
- Plod, který zdědil patogenní variantu od otce, má podobné riziko makrosomie a neonatální hypoglykémie jako plod, který zdědil HNF4A-MODY od matky.
Postup péče během těhotenství a porodu:
- Je nutné pečlivé sledování růstu plodu pomocí opakovaných ultrazvukových vyšetření přibližně od 28. týdne těhotenství v doporučovaných dvoutýdenních intervalech.
- Na základě odhadované velikosti plodu podle ultrazvukového vyšetření by se mělo zvážit vyvolání porodu nebo plánovaný císařský řez mezi 35. a 38. týdnem těhotenství.
- Při porodu by měl být přítomen pediatr.
- Po porodu by mělo být dítě alespoň 48 hodin sledováno z důvodu možného rozvoje neonatální hypoglykémie. Někdy je nutné podávat intravenózní glukózu a výživu sondou a byly také publikovány případy nutnosti dlouhodobé léčby diazoxidem pro transientní hyperinsulinismus.
Léčba matky:
Podobně jako u žen s HNF1A-MODY Pro lékaře – klinická a léčebná doporučení – HNF1A-MODY plánujících těhotenství je u žen s HNF4A-MODY doporučováno přerušit užívání derivátů sulfonylurey před těhotenstvím a přejít na inzulin. Matka s HNF4A-MODY může po porodu a během kojení pokračovat v užívání inzulinu a po ukončení kojení přejít případně na jiný vyhovující způsob léčby.
Odborná literatura
- Naylor RN, Patel KA, Kettunen JLT, et al. Precision treatment of beta-cell monogenic diabetes: a systematic review. Communications medicine. 2024;4(1):145. doi:10.1038/s43856-024-00556-1
- Pearson ER, Boj SF, Steele AM, et al. Macrosomia and hyperinsulinaemic hypoglycaemia in patients with heterozygous mutations in the HNF4A gene. PLoS medicine. 2007;4(4):e118. doi:10.1371/journal.pmed.0040118
- Shepherd M, Brook AJ, Chakera AJ, Hattersley AT. Management of sulfonylurea-treated monogenic diabetes in pregnancy: implications of placental glibenclamide transfer. Diabetic medicine: a journal of the British Diabetic Association. 2017;34(10):1332-1339. doi:10.1111/dme.13388
- McGlacken-Byrne SM, Mohammad JK, Conlon N, et al. Clinical and genetic heterogeneity of HNF4A/HNF1A mutations in a multicentre paediatric cohort with hyperinsulinaemic hypoglycaemia. European journal of endocrinology. 2022;186(4):417-427. doi:10.1530/EJE-21-0897
RCAD (HNF1B-MODY)
Doporučení k léčbě diabetu
Pro léčbu diabetu u osob s RCAD není kvůli nedostatku relevantních klinických studií definován jasný léčebný postup ani lék první volby. Deficit inzulinu se pohybuje od mírné hyperglykémie až po absolutní inzulinovou deficienci.
I když zejména po manifestaci diabetu bývá zachována citlivost na léky typu derivátů sulfonylurey, nepřetrvává zpravidla dlouhodobě. Krátce po diagnóze diabetu byla reportována i léčba metforminem, glinidy, SGLT2i a GLP1RA. Většina osob s RCAD je alespoň v určitém stádiu diabetu léčena inzulinem.
Diskutuje se zejména využití SGLT2i s ohledem na možné zlepšení renálních funkcí přidruženého nediabetického poškození ledvin. Na druhou stranu výrazný deficit inzulinu, který bývá častým znakem RCAD, může významně zvýšit riziko diabetické ketoacidózy.
Doporučení ke klinickému přístupu
Sledování glykémie a prevence diabetu:
- U dospělých s RCAD bez diagnózy diabetu se doporučuje každoroční kontrola HbA1c.
- U dětí bez diagnózy diabetu může být užitečná roční analýza moči k testování glykosurie. Doporučuje se také sledovat HbA1c u dětí při rutinním odběru krve.
- Rodiny dětí s prokázaným RCAD by měly být poučeny o vývoji příznaků diabetu (polyurie, polydipsie a neočekávaná ztráta hmotnosti).
Vyšetření a sledování ledvin (a dalších orgánů):
- Všichni s prokázaným RCAD by měli podstoupit ultrazvukové vyšetření ledvin, aby byly odhaleny možné strukturální anomálie. V případě abnormality se doporučuje toto vyšetření opakovat každých 3–5 let. U dětí s normálním nálezem během prvního ultrazvukového vyšetření se rovněž doporučuje vyšetření opakovat každých 3–5 let. Zobrazovací vyšetření může také odhalit malformace pohlavních orgánů, které lze považovat za součást spektra onemocnění.
- U všech osob by měla být zkontrolována funkce ledvin pomocí měření sérového kreatininu a odhadované glomerulární filtrace (eGFR). U dospělých s normální funkcí ledvin by mělo být měření opakováno každoročně. U dětí s normální funkcí závisí frekvence sledování na jejich klinické situaci (v některých případech může být dostačující měření každé 2–3 roky).
- Pokud mají pacienti příznaky chronického onemocnění ledvin, měli by být sledováni v souladu s klinickými pokyny stanovenými nefrologem.
Další vyšetření, která je vhodné u osob s RCAD provést:
- Stanovení hladiny hořčíku v séru: V případě závažné hypomagnezémie je nutná suplementace hořčíku.
- Stanovení pankreatické elastázy: Z důvodu monitoringu exokrinní funkce pankreatu. V případě klinicky významné malabsorpce je nutná terapie pankreatickými enzymy.
- Zjištění hladiny kyseliny močové v séru: Hyperurikémie může predisponovat k onemocnění dnou.
- Funkční jaterní testy: ALT (alaninaminotransferáza), AST (aspartátaminotransferáza), GGT (gamaglutamyltransferáza), ALP (alkalická fosfatáza), bilirubin a albumin mohou odhalit zvýšení jaterních enzymů, které je obvykle bezpříznakové.
Protože RCAD je dědičné onemocnění s 50% rizikem přenosu kauzální varianty do další generace, doporučuje se odeslání rodiny ke klinickému genetikovi, pokud tato konzultace již nebyla provedena.
Doporučení pro (plánované) těhotenství
V případě syndromu RCAD nejsou specifická klinická doporučení pro plánování a průběh sledování těhotných. Proto by se měla následovat doporučení pro ženy s majoritními formami diabetu.
Odborná literatura
- Naylor RN, Patel KA, Kettunen JLT, et al. Precision treatment of beta-cell monogenic diabetes: a systematic review. Communications medicine. 2024;4(1):145. doi:10.1038/s43856-024-00556-1
- https://www.diabetesgenes.org/what-is-mody/hnf1b-mody-rcad/
- Greeley SAW, Polak M, Njolstad PR, et al. ISPAD Clinical Practice Consensus Guidelines 2022: The diagnosis and management of monogenic diabetes in children and adolescents. Pediatric diabetes. 2022;23(8):1188-1211. doi:10.1111/pedi.13426
Mitochondriální diabetes
Doporučení k léčbě diabetu
Pro mitochondriální diabetes neexistují zatím robustní klinická data podporující jasný léčebný přístup nebo lék první volby. Většina popisovaných pacientů s mitochondriálním diabetem je však zpravidla několik let po diagnóze léčena inzulinem.
Dále dosud není dostatek robustních studií prokazujících bezpečnost použití metforminu u pacientů s mitochondriálním diabetem. Existují kazuistiky, které popisují zvýšené riziko laktátové acidózy i u mladších jedinců při léčbě metforminem.
Doplňková léčba a podpora mitochondrií:
- Vzhledem k původu onemocnění může být vhodné doporučit koenzym Q10 nebo jiné doplňky stravy, jako je L-arginin a vitamin B3, které podporují funkci mitochondrií.
- Zatím pouze kazuistiky osob užívajících koenzym Q10 ukázaly zlepšení příznaků myopatie, neuropatie, retence moči, bolestí hlavy, poruch spánku a hladiny glykémie.
- Koenzym Q10 může být účinný i jako doplňková léčba při chronickém srdečním selhání, zejména mitochondriální kardiomyopatie.
Doporučení ke klinickému přístupu
U osob s mitochondriálním diabetem se doporučuje zajistit řadu dalších vyšetření, aby bylo možné včas odhalit a léčit možné komorbidity, které se u tohoto onemocnění vyskytují.
Kardiologická a neurologická vyšetření:
- Je důležité provést u všech osob neurologické a kardiologické vyšetření. To zahrnuje elektrokardiogram (EKG) a obvykle i echokardiogram ve věku 35 let (případně dříve, pokud se vyskytují klinické příznaky nebo anamnéza kardiomyopatie v rodině). Tato vyšetření by se měla provádět každoročně nebo dle výsledků.
- Při zjištění hypertrofie levé komory může být vhodné další vyšetření pomocí Holterova monitorování a/nebo zátěžového EKG k odhalení komorových arytmií.
- Je třeba zvážit zahájení preventivní léčby pomocí ACE inhibitorů (ACE-I) nebo betablokátorů.
- Sporná je léčba pomocí statinů doporučovaných pro léčbu cerebrovaskulárních a koronárních cévních onemocnění (snižují totiž také hladinu koenzymu Q10).
Vyšetření sluchu:
- Doporučuje se pravidelné vyšetření sluchu (audiogram jednou ročně nebo dle nálezů).
- Je nutné vyvarovat se faktorů zhoršujících sluch (nadměrná expozice hluku a aminoglykosidová antibiotika).
- Žádoucí je vždy okamžitá antibiotická léčba ušních infekcí.
- U osob se ztrátou sluchu všech věkových kategorií byla úspěšná implantace kochleárního implantátu za předpokladu, že byly neporušené nervové komponenty.
Nefrologická vyšetření a poruchy růstu:
- Vzhledem k možnému výskytu renálních komplikací je doporučováno včasné zahájení léčby pomocí ACE-I a pravidelná kontrola krevního tlaku.
- Přítomnost mikroalbuminurie a proteinurie by neměla být automaticky považována za důsledek diabetické nefropatie. Měla by být stanovena nízká prahová hodnota pro renální biopsii k vyloučení fokálně segmentální glomerulosklerózy.
- S onemocněním je spojena porucha růstu. Léčba růstovým hormonem by měla být zvažována pouze ve výjimečných případech kvůli riziku zhoršení kompenzace diabetu.
Příbuzní z matčiny strany jsou vystaveni riziku vzniku diabetu a dalších komorbidit. Proto je doporučováno jejich dlouhodobé sledování. I v případě negativního genetického výsledku ze vzorku krve nelze vyloučit přítomnost varianty v jiných tkáních. Protože jde o onemocnění s rizikem přenosu po mateřské linii, doporučuje se odeslání rodiny ke klinickému genetikovi.
Doporučení pro (plánované) těhotenství
V případě mitochondriálního diabetu nejsou specifická klinická doporučení pro plánování a průběh sledování těhotných. Proto by se měla následovat doporučení pro ženy s majoritními formami diabetu.
Bylo však popsáno, že ženy s mitochondriálním diabetem mají vyšší riziko spontánních potratů než ženy s jinými typy diabetu, a to i přes lepší kompenzaci diabetu.
Odborná literatura
- Murphy R, Turnbull DM, Walker M, Hattersley AT. Clinical features, diagnosis and management of maternally inherited diabetes and deafness (MIDD) associated with the 3243A>G mitochondrial point mutation. Diabetic medicine : a journal of the British Diabetic Association. 2008;25(4):383-99. doi:10.1111/j.1464-5491.2008.02359.x
- Naylor RN, Patel KA, Kettunen JLT, et al. Precision treatment of beta-cell monogenic diabetes: a systematic review. Communications medicine. 2024;4(1):145. doi:10.1038/s43856-024-00556-1
- Ng N, Sanchez-Lechuga B, McCarrick CJ, et al. Mitochondrial heteroplasmy-phenotype correlation and response to glucose lowering therapy in subjects with m.3243A>G mutations. Diabetes & metabolism. 2025;51(5):101678. doi:10.1016/j.diabet.2025.101678
